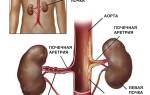
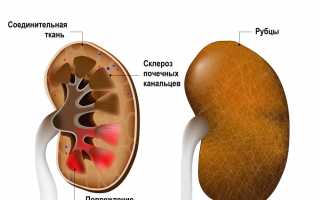
Причины развития гломерулонефрита
Гломерулонефрит может развиваться по различным причинам, которые условно можно разделить на инфекционные, аутоиммунные, токсические и метаболические факторы.
Инфекционные причины часто связаны с перенесенными бактериальными или вирусными инфекциями. Наиболее распространённым триггером является стрептококковая инфекция, которая может привести к постстрептококковому гломерулонефриту. В этом случае воспаление клубочков почек возникает после перенесённой ангины или скарлатины. Кроме того, вирусные инфекции, такие как гепатит B и C, ВИЧ, а также инфекции, вызванные цитомегаловирусом и вирусом Эпштейна-Барр, также могут способствовать развитию гломерулонефрита.
Аутоиммунные заболевания играют важную роль в патогенезе гломерулонефрита. В таких случаях иммунная система начинает атаковать собственные ткани организма, включая клубочки почек. Примеры таких заболеваний включают системную красную волчанку, васкулиты и синдром Шенлейн-Геноха. В этих случаях воспаление клубочков может быть вызвано образованием иммунных комплексов, которые оседают в почках и приводят к их повреждению.
Токсические факторы, такие как длительное употребление некоторых лекарств (например, нестероидных противовоспалительных средств, антибиотиков, анальгетиков), а также воздействие токсичных веществ, могут вызвать острое или хроническое воспаление клубочков. Алкоголь и наркотики также могут оказывать негативное влияние на почечную функцию и способствовать развитию гломерулонефрита.
Метаболические нарушения, такие как диабет и гипертония, могут способствовать развитию гломерулонефрита, так как они вызывают изменения в микроциркуляции и приводят к повреждению сосудов, в том числе и в почках. Эти состояния могут усугублять воспалительные процессы и приводить к прогрессированию заболевания.
Таким образом, причины развития гломерулонефрита разнообразны и могут быть связаны как с инфекциями, так и с аутоиммунными процессами, токсическими воздействиями и метаболическими нарушениями. Понимание этих факторов имеет ключевое значение для диагностики и выбора адекватного лечения, что позволяет предотвратить серьезные осложнения и сохранить функцию почек.
Врачи отмечают, что гломерулонефрит является серьезным заболеванием, которое требует внимательного подхода к диагностике и лечению. Специалисты подчеркивают важность раннего выявления симптомов, таких как отеки, повышение артериального давления и изменения в анализах мочи. Врачи рекомендуют пациентам не игнорировать эти признаки и обращаться за медицинской помощью, так как запущенные формы заболевания могут привести к хронической почечной недостаточности. Лечение гломерулонефрита, по мнению специалистов, должно быть комплексным и включать как медикаментозную терапию, так и изменение образа жизни. Врачи акцентируют внимание на необходимости соблюдения диеты и контроля за уровнем жидкости, что способствует улучшению состояния пациентов.

Острый гломерулонефрит
Острый гломерулонефрит — это внезапное воспаление клубочков почек, которое может возникнуть в результате различных инфекционных или аутоиммунных процессов. Чаще всего он развивается после перенесенной стрептококковой инфекции, такой как ангина или скарлатина, однако может быть вызван и другими инфекциями, включая вирусные и бактериальные.
Клинические проявления острого гломерулонефрита могут варьироваться от легкой формы до тяжелых состояний, угрожающих жизни. Основные симптомы включают отеки, особенно на лице и в области глаз, повышение артериального давления, а также изменения в моче — она может стать мутной, темной или даже кровянистой. Часто наблюдается уменьшение объема мочи, что связано с нарушением функции почек.
Диагностика острого гломерулонефрита основывается на клиническом обследовании, анализах мочи и крови. В моче могут обнаруживаться белок, эритроциты и лейкоциты, что указывает на воспалительный процесс. Анализ крови может показать повышенный уровень креатинина и мочевины, что свидетельствует о нарушении функции почек. Также могут быть выполнены серологические тесты для выявления инфекционных агентов или аутоиммунных заболеваний.
Лечение острого гломерулонефрита направлено на устранение причины заболевания и поддержку функции почек. В большинстве случаев требуется госпитализация, особенно при наличии тяжелых симптомов. Пациентам назначаются противовоспалительные препараты, иммуносупрессоры и диета с ограничением соли и белка. Важно также контролировать артериальное давление и уровень жидкости в организме.
Прогноз при остром гломерулонефрите в значительной степени зависит от своевременности диагностики и начала лечения. В большинстве случаев заболевание может быть успешно купировано, однако в некоторых случаях возможно развитие хронической формы или прогрессирование почечной недостаточности.
Симптомы гломерулонефрита
Симптомы гломерулонефрита могут варьироваться в зависимости от формы заболевания, его тяжести и стадии. Однако существует ряд общих признаков, которые могут указывать на наличие этого заболевания.
Одним из наиболее характерных симптомов является отечность, которая может проявляться как в области лица, так и в конечностях. Отечность чаще всего возникает по утрам и может усиливаться к вечеру. Это связано с нарушением водно-электролитного баланса в организме, вызванным снижением функции почек.
Другим важным симптомом является изменение цвета и прозрачности мочи. У пациентов с гломерулонефритом моча может становиться темной, мутной или иметь красноватый оттенок, что связано с наличием в ней крови (гематурия) и белка (протеинурия). Протеинурия может приводить к образованию пены в моче, что также является признаком заболевания.
Кроме того, пациенты могут испытывать боль в области поясницы, которая может быть связана с воспалительным процессом в почках. В некоторых случаях наблюдаются общие симптомы, такие как усталость, слабость, головные боли и повышение артериального давления, что также может быть следствием нарушения функции почек.
Важно отметить, что симптомы могут проявляться постепенно, и в некоторых случаях заболевание может протекать бессимптомно на ранних стадиях. Поэтому регулярные медицинские осмотры и анализы мочи имеют решающее значение для своевременного выявления гломерулонефрита и начала лечения.
Гломерулонефрит — это заболевание, которое вызывает много обсуждений среди пациентов и врачей. Люди, столкнувшиеся с этой проблемой, часто делятся своими переживаниями о симптомах, таких как отеки, повышенное давление и изменения в моче. Многие отмечают, что заболевание может возникнуть после перенесенной инфекции, что вызывает страх и беспокойство. Врачебные рекомендации по лечению и диете становятся важными темами для обсуждения. Пациенты делятся опытом, как им удалось справиться с недугом, и какие методы помогли улучшить состояние. Некоторые отмечают, что поддержка близких и правильный подход к лечению играют ключевую роль в процессе восстановления. В целом, гломерулонефрит становится не только медицинской, но и социальной темой, объединяющей людей в поисках информации и поддержки.

Лабораторные и инструментальные методы исследования гломерулонефрита
Лабораторные и инструментальные методы исследования играют ключевую роль в диагностике гломерулонефрита. Они позволяют не только подтвердить наличие заболевания, но и оценить степень его тяжести, а также выявить возможные осложнения.
Одним из первых шагов в диагностике является общий анализ мочи. При гломерулонефрите в моче могут обнаруживаться белок (протеинурия), эритроциты (гематурия), лейкоциты и цилиндры. Протеинурия может быть значительной, что указывает на повреждение клубочков. Гематурия, в свою очередь, может быть как макроскопической, так и микроскопической, и свидетельствует о воспалительном процессе.
Биохимический анализ крови также важен для диагностики. Он позволяет оценить уровень креатинина и мочевины, что помогает определить степень почечной недостаточности. Повышение этих показателей может указывать на ухудшение функции почек. Кроме того, анализ на уровень электролитов, таких как натрий и калий, может выявить нарушения, связанные с функцией почек.
Иммунологические исследования используются для выявления аутоиммунных заболеваний, которые могут быть причиной гломерулонефрита. Определение антител к различным инфекционным агентам, а также наличие специфических антител, таких как антинейтрофильные цитоплазматические антитела (ANCA) или антитела к базальной мембране почек, помогает уточнить диагноз и выявить возможные причины заболевания.
Инструментальные методы, такие как ультразвуковое исследование почек, позволяют визуализировать их структуру и выявить возможные изменения, такие как увеличение размеров почек или наличие кист. В некоторых случаях может потребоваться компьютерная томография или магнитно-резонансная томография для более детального изучения состояния почек.
Наконец, биопсия почки является наиболее информативным методом для диагностики гломерулонефрита. Она позволяет получить образец ткани почки для гистологического исследования, что помогает определить тип гломерулонефрита и степень повреждения клубочков. Этот метод особенно важен в случаях, когда диагноз не удается установить с помощью менее инвазивных методов.
Таким образом, комплексный подход к лабораторным и инструментальным исследованиям позволяет не только установить диагноз гломерулонефрита, но и определить его характер, что является основой для выбора адекватного лечения.
Лечение гломерулонефрита
Лечение гломерулонефрита зависит от его формы, причины возникновения и степени тяжести заболевания. Важно, чтобы терапия была индивидуализирована и проводилась под контролем врача-нефролога.
Основными направлениями лечения являются:
-
Иммуносупрессивная терапия. При аутоиммунных формах гломерулонефрита применяются препараты, подавляющие иммунный ответ, такие как кортикостероиды (преднизолон, метилпреднизолон) и цитостатики (циклофосфамид, азатиоприн). Эти лекарства помогают уменьшить воспаление и предотвратить дальнейшее повреждение клубочков.
-
Симптоматическое лечение. В зависимости от клинических проявлений могут назначаться диуретики для уменьшения отеков, антигипертензивные средства для контроля артериального давления, а также препараты для коррекции уровня электролитов и кислотно-щелочного баланса.
-
Плазмаферез. Этот метод может быть использован для удаления из крови аутоантител и других вредных веществ, что особенно актуально при тяжелых формах гломерулонефрита.
-
Диета. Питание играет важную роль в лечении гломерулонефрита. Рекомендуется ограничение потребления соли, белка и жидкости, что помогает снизить нагрузку на почки и контролировать артериальное давление.
-
Гемодиализ или перитонеальный диализ. В случае развития почечной недостаточности, когда почки не могут выполнять свои функции, может потребоваться диализ. Это временная мера, которая позволяет очистить кровь от токсинов и избыточной жидкости.
-
Лечение основного заболевания. Если гломерулонефрит является следствием другого заболевания, например, инфекции или системного заболевания, необходимо проводить соответствующее лечение основного заболевания.
Важно помнить, что лечение гломерулонефрита требует регулярного мониторинга состояния пациента и коррекции терапии в зависимости от динамики заболевания. Своевременное обращение к врачу и соблюдение всех рекомендаций помогут избежать серьезных осложнений и улучшить прогноз для пациента.

Осложнения
Осложнения гломерулонефрита могут быть разнообразными и серьезными, что делает это заболевание особенно опасным. Одним из наиболее распространенных осложнений является развитие хронической почечной недостаточности. При этом прогрессирующее воспаление и повреждение клубочков приводят к снижению их фильтрационной способности, что в конечном итоге может потребовать диализа или трансплантации почки.
Другим важным осложнением является артериальная гипертензия. Воспаление клубочков может нарушать регуляцию объема крови и артериального давления, что приводит к повышению давления. Это состояние требует тщательного контроля и лечения, так как высокое давление может усугубить повреждение почек и увеличить риск сердечно-сосудистых заболеваний.
Также стоит отметить риск развития нефротического синдрома, который характеризуется значительным снижением уровня белка в крови и повышением уровня белка в моче. Это состояние может приводить к отекам, повышению уровня холестерина и тромбообразованию, что также требует специального лечения.
Инфекционные осложнения не менее важны, так как пациенты с гломерулонефритом могут быть более подвержены различным инфекциям, особенно в условиях снижения иммунной функции. Это может быть связано как с самим заболеванием, так и с применением иммуносупрессивной терапии.
Наконец, некоторые формы гломерулонефрита могут привести к развитию хронических заболеваний других органов, таких как сердечно-сосудистая система, что также требует комплексного подхода к лечению и наблюдению за пациентом. Важно, чтобы пациенты с гломерулонефритом находились под постоянным наблюдением специалистов для своевременного выявления и коррекции возможных осложнений.
Хронический гломерулонефрит
Хронический гломерулонефрит — это медленно прогрессирующее заболевание, которое может развиваться на фоне острого гломерулонефрита или как самостоятельная патология. В отличие от острого варианта, хронический гломерулонефрит характеризуется длительным течением, что приводит к постепенному ухудшению функции почек. В большинстве случаев данное заболевание является следствием аутоиммунных процессов, инфекционных заболеваний, а также может быть связано с системными заболеваниями, такими как системная красная волчанка или васкулиты.
Наиболее распространенные формы хронического гломерулонефрита включают мембранозный, мезангиопролиферативный и фокально-сегментарный гломерулонефрит. Каждая из этих форм имеет свои морфологические и клинические особенности, что требует индивидуального подхода к диагностике и лечению.
Важным аспектом хронического гломерулонефрита является его бессимптомное течение на ранних стадиях. Пациенты могут не ощущать никаких признаков заболевания, пока не произойдут значительные изменения в функции почек. С течением времени могут возникать такие симптомы, как отеки, повышенное артериальное давление, изменения в анализах мочи, включая наличие белка и эритроцитов.
Хронический гломерулонефрит может привести к развитию хронической почечной недостаточности, что требует постоянного мониторинга состояния пациента и своевременного вмешательства. Лечение хронического гломерулонефрита направлено на замедление прогрессирования заболевания, контроль артериального давления, коррекцию нарушений обмена веществ и, в некоторых случаях, на иммунодепрессивную терапию.
Важно отметить, что ранняя диагностика и адекватное лечение могут значительно улучшить прогноз для пациентов с хроническим гломерулонефритом, позволяя сохранить функцию почек на более длительный срок и улучшить качество жизни.
Клинические проявления хронического гломерулонефрита
Хронический гломерулонефрит может проявляться разнообразными симптомами, которые часто развиваются постепенно и могут оставаться незамеченными в течение длительного времени. Одним из основных клинических проявлений является протеинурия — наличие белка в моче, что свидетельствует о повреждении клубочков. В зависимости от степени поражения, уровень белка может варьироваться от незначительного до выраженного.
Также часто наблюдается гематурия — наличие крови в моче, которая может быть как видимой (макрогематурия), так и невидимой (микрогематурия). Это связано с повреждением капилляров клубочков, что приводит к утечке эритроцитов в мочу.
Пациенты могут жаловаться на отеки, особенно в области лица и нижних конечностей, что связано с нарушением водно-электролитного баланса и задержкой натрия в организме. Отеки могут быть более выраженными по утрам и уменьшаться к вечеру.
Кроме того, хронический гломерулонефрит может сопровождаться повышением артериального давления, что связано с нарушением регуляции сосудистого тонуса и объемом циркулирующей крови. Гипертензия может быть как первичным проявлением заболевания, так и следствием прогрессирующей почечной недостаточности.
В некоторых случаях пациенты могут испытывать общую слабость, утомляемость и снижение работоспособности, что связано с развитием анемии на фоне хронической почечной недостаточности. Также может наблюдаться нарушение аппетита и потеря веса.
Важно отметить, что клинические проявления хронического гломерулонефрита могут варьироваться в зависимости от формы заболевания и индивидуальных особенностей пациента. Поэтому для правильной диагностики и выбора лечения необходимо учитывать все симптомы и проводить комплексное обследование.
Вопрос-ответ
Как проявляется гломерулонефрит?
Выраженные отеки на лице, особенно периорбитальные; повышение артериального давления; олигурия (резкое снижение объема выделяемой мочи); потемнение мочи в результате гематурии (примеси крови в моче).
Что такое гломерулонефрит?
Это аутоиммунное заболевание, при котором в клубочки почек приносятся из крови иммунные комплексы, которые повреждают клубочки, вызывая в них воспаление. Хронический гломерулонефрит является наиболее частой причиной хронической почечной недостаточности.
Какие симптомы характерны для гломерулонефрита?
Для острого гломерулонефрита характерны синдромы: мочевой (уменьшение объема, изменение цвета мочи, наличие в ней эритроцитов, цилиндрического эпителия, белка), отечный (отек лица и конечностей, особенно в первой половине дня), гипертонический (незначительное, умеренное или выраженное повышение артериального давления).
Можно ли вылечить гломерулонефрит?
Можно ли вылечить хронический гломерулонефрит? Нет. Это хроническое заболевание, которое характеризуется периодами ремиссии и обострения. При благоприятном течении болезни клинические симптомы могут отсутствовать на протяжении 10–15 лет и не беспокоить больного.
Советы
СОВЕТ №1
Регулярно проходите медицинские обследования. Гломерулонефрит может развиваться незаметно, поэтому важно регулярно проверять состояние почек и анализировать мочу для выявления возможных отклонений.
СОВЕТ №2
Соблюдайте диету с низким содержанием соли и белка. Это поможет снизить нагрузку на почки и уменьшить отеки, что особенно важно при наличии гломерулонефрита.
СОВЕТ №3
Обратите внимание на уровень артериального давления. Высокое давление может усугубить состояние почек, поэтому следите за его показателями и при необходимости проконсультируйтесь с врачом о способах его контроля.
СОВЕТ №4
Не пренебрегайте лечением инфекций. Частые инфекции, особенно в дыхательных путях или мочевыводящих путях, могут провоцировать обострение гломерулонефрита, поэтому важно своевременно обращаться к врачу при первых симптомах.